المحتويات
التهاب الأسناخ الليفي مجهول السبب (IFA) هو مرض يظل واحدًا من أقل الأمراض التي تمت دراستها ، من بين أمراض أخرى في النسيج الخلالي في الرئتين. مع هذا النوع من التهاب الأسناخ ، يحدث التهاب النسيج الخلالي الرئوي مع تليفه. يعانون ، بما في ذلك المسالك الهوائية ، حمة الرئة. ويؤثر ذلك سلباً على حالة أعضاء الجهاز التنفسي ، ويؤدي إلى تغيراتها المقيدة ، وتعطيل تبادل الغازات ، وفشل الجهاز التنفسي ، مما يؤدي إلى الوفاة.
يسمى التهاب الأسناخ الليفي مجهول السبب أيضًا بالتليف الرئوي مجهول السبب. يتم استخدام هذا المصطلح بشكل أساسي من قبل المتخصصين الإنجليز (التليف الرئوي مجهول السبب) ، بالإضافة إلى أخصائيي أمراض الرئة الألمان (idiopa-thische Lungenfibrose). في المملكة المتحدة ، يُطلق على ELISA اسم "التهاب الأسناخ الليفي المشفر" (التهاب الأسناخ الليفي المشفر).
هناك بعض الاختلافات بين المصطلحين "cryptogenic" و "idiopathic" ، لكنهما يستخدمان الآن بالتبادل. كلتا الكلمتين تعني أن سبب المرض لا يزال غير واضح.
علم الأوبئة وعوامل الخطر
المعلومات الإحصائية التي تعكس انتشار المرض متناقضة للغاية. من المفترض أن هذه التناقضات ناتجة عن إدراج المرضى ليس فقط مع التهاب الأسناخ الليفي مجهول السبب ، ولكن أيضًا مع الالتهاب الرئوي الخلالي الآخر مجهول السبب (IIP).
من بين 100 رجل ، يعاني 000 شخص من علم الأمراض ، و 20 شخصًا من أصل 100 امرأة. في عام ، يصاب 000 شخص بالمرض مقابل 13 رجلاً ، و 100 شخص لكل 000 امرأة.
على الرغم من أن أسباب التهاب الأسناخ مجهول السبب غير معروفة حاليًا ، إلا أن العلماء لا يتوقفون عن محاولة اكتشاف الطبيعة الحقيقية لأصل المرض. هناك افتراض بأن علم الأمراض له أساس وراثي ، عندما يكون لدى الشخص استعداد وراثي لتشكيل الأنسجة الليفية في الرئتين. يحدث هذا استجابة لأي ضرر يلحق بخلايا الجهاز التنفسي. يؤكد العلماء هذه الفرضية من خلال تاريخ عائلي ، عندما يتم تتبع هذا المرض في أقارب الدم. أيضًا لصالح الأساس الجيني للمرض هو حقيقة أن التليف الرئوي غالبًا ما يظهر في المرضى الذين يعانون من أمراض وراثية ، على سبيل المثال ، مع مرض غوشيه.
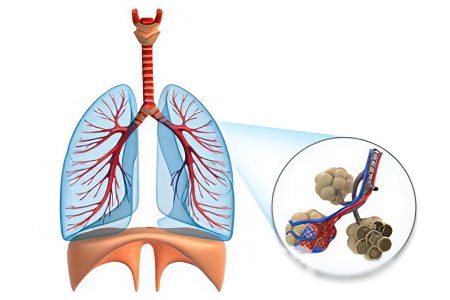
التغيرات الهيكلية في الرئتين

الخصائص الرئيسية للصورة المورفولوجية لالتهاب الأسناخ الليفي مجهول السبب هي:
وجود تليف كثيف للحمة الرئوية.
يتم توزيع التغييرات المورفولوجية وفقًا لنوع غير متجانس غير مكتمل. يرجع هذا التبقع إلى حقيقة أن مناطق الأنسجة السليمة والتالفة تتناوب في الرئتين. يمكن أن تكون التغييرات ليفية وكيسية وفي شكل التهاب خلالي.
يتم تضمين الجزء العلوي من أسينوس في وقت مبكر من العملية الالتهابية.
بشكل عام ، تشبه أنسجة أنسجة الرئة في التهاب الأسناخ الليفي مجهول السبب صورة مماثلة كما في الالتهاب الرئوي الخلالي.
أعراض التهاب الأسناخ الليفي مجهول السبب

في أغلب الأحيان ، يتم تشخيص التهاب الأسناخ الليفي مجهول السبب في المرضى الذين تزيد أعمارهم عن 50 عامًا. يمرض الرجال أكثر من النساء. النسبة التقريبية هي 1,7،1: XNUMX.
يشير المرضى إلى ضيق في التنفس يتزايد باستمرار. لا يستطيع المريض التنفس بعمق (ضيق التنفس الشهيقي) ، وهو مسكون بسعال جاف بدون بلغم. يحدث ضيق التنفس في جميع المرضى الذين يعانون من التهاب الأسناخ الليفي مجهول السبب.
كلما كان ضيق التنفس أقوى ، كان مسار المرض أكثر شدة. بعد ظهوره مرة واحدة ، لم يعد يمر ، بل يتقدم فقط. علاوة على ذلك ، لا يعتمد حدوثه على الوقت من اليوم ودرجة الحرارة المحيطة وعوامل أخرى. يتم تقصير مراحل الشهيق في المرضى وكذلك مراحل الزفير. لذلك ، فإن تنفس هؤلاء المرضى يكون سريعًا. كل واحد منهم لديه متلازمة فرط التنفس.
إذا أراد الشخص أن يأخذ نفسًا عميقًا ، فهذا يؤدي إلى السعال. ومع ذلك ، لا يصاب جميع المرضى بالسعال ، لذا فهي ليست ذات أهمية تشخيصية. بينما في الأشخاص المصابين بمرض الانسداد الرئوي المزمن ، والذي غالبًا ما يتم الخلط بينه وبين ELISA ، سيظل السعال موجودًا دائمًا. مع تقدم المرض ، يؤدي ضيق التنفس إلى إعاقة الشخص. يفقد القدرة على نطق جملة طويلة ، ولا يستطيع المشي والاعتناء بنفسه.
لا يكاد يكون بيان علم الأمراض ملحوظًا. يلاحظ بعض المرضى أن التهاب الأسناخ الليفي بدأ يتطور لديهم وفقًا لنوع السارس. لذلك ، يقترح بعض العلماء أن المرض قد يكون ذا طبيعة فيروسية. نظرًا لأن علم الأمراض يتطور ببطء ، فإن الشخص لديه الوقت للتكيف مع ضيق التنفس. دون علم أنفسهم ، يقلل الناس من نشاطهم وينتقلون إلى حياة أكثر سلبية.
يتطور السعال المنتج ، أي السعال المصحوب بإفراز البلغم ، في ما لا يزيد عن 20٪ من المرضى. قد يحتوي المخاط على صديد ، خاصة في المرضى الذين يعانون من التهاب الأسناخ الليفي الشديد مجهول السبب. هذه العلامة خطيرة لأنها تدل على إضافة عدوى بكتيرية.
ارتفاع درجة حرارة الجسم وظهور الدم في البلغم ليست نموذجية لهذا المرض. أثناء الاستماع إلى الرئتين ، يقوم الطبيب بتسميع الخرق الذي يحدث في نهاية الشهيق. إذا ظهر الدم في البلغم ، يجب إحالة المريض لفحص سرطان الرئة. يتم تشخيص هذا المرض في مرضى ELISA بمعدل 4-12 مرة أكثر من الأشخاص الأصحاء ، حتى أولئك الذين يدخنون.
تشمل الأعراض الأخرى لـ ELISA ما يلي:
الم المفاصل.
آلام العضلات.
تشوهات كتائب الظفر التي تبدأ تشبه أفخاذ الطبل. تظهر هذه الأعراض في 70٪ من المرضى.
تصبح الخفقان في نهاية الاستنشاق أكثر شدة ، وفي البداية تكون أكثر رقة. يقارن الخبراء صوت الخرق النهائي بطقطقة السيلوفان أو الصوت الذي يصدر عند فتح السوستة.
إذا تم سماع التشققات في مرحلة مبكرة من تطور المرض بشكل رئيسي في المناطق القاعدية الخلفية ، فعند تقدمه ، سيتم سماع صرير على كامل سطح الرئتين. ليس في نهاية التنفس ، ولكن طوال طوله. عندما يبدأ المرض للتو في التطور ، قد يكون الخرق غائبًا عندما يميل الجذع إلى الأمام.
تسمع الحشائش الجافة في ما لا يزيد عن 10 ٪ من المرضى. السبب الأكثر شيوعًا هو التهاب الشعب الهوائية. يؤدي المزيد من تطور المرض إلى ظهور أعراض فشل الجهاز التنفسي ، وتطور القلب الرئوي. يكتسب لون الجلد لونًا مزرقًا ، وتشتد النغمة الثانية فوق الشريان الرئوي ، وتتسارع ضربات القلب ، وتتضخم أوردة عنق الرحم ، وتتضخم الأطراف. تؤدي المرحلة الأخيرة من المرض إلى فقدان وزن الشخص بشكل واضح ، وصولاً إلى الإصابة بالدنف.
تشخيص التهاب الأسناخ الليفي مجهول السبب
تم تنقيح طرق تشخيص التهاب الأسناخ الليفي مجهول السبب في هذا الوقت. على الرغم من أن تقنية البحث مثل خزعة الرئة المفتوحة تعطي النتيجة الأكثر موثوقية وتعتبر "المعيار الذهبي" للتشخيص ، إلا أنها لا تمارس دائمًا.
هذا بسبب العيوب الكبيرة لخزعة الرئة المفتوحة ، بما في ذلك: الإجراء جائر ، مكلف ، بعد تنفيذه ، يجب تأجيل العلاج حتى يتعافى المريض. بالإضافة إلى ذلك ، لن يكون من الممكن إجراء خزعة عدة مرات. من المستحيل تمامًا على جزء معين من المرضى القيام به ، لأن حالة صحة الإنسان لا تسمح بذلك.
معايير التشخيص الأساسية التي تم تطويرها للكشف عن التهاب الأسناخ الليفي مجهول السبب هي:
يتم استبعاد أمراض أخرى من الخلالي في الرئتين. يشير هذا إلى الأمراض التي يمكن أن تحدث عن طريق تناول الأدوية ، واستنشاق المواد الضارة ، والضرر الجهازي للنسيج الضام.
يتم تقليل وظيفة التنفس الخارجي ، وتعطل تبادل الغازات في الرئتين.
أثناء الفحص بالتصوير المقطعي المحوسب ، يتم الكشف عن تغييرات الشبكة الثنائية في الرئتين ، في أقسامها القاعدية.
لم يتم تأكيد الأمراض الأخرى بعد خزعة القصبات أو غسل القصبات الهوائية.
تشمل معايير التشخيص الإضافية ما يلي:
المريض أكبر من 50 سنة.
يحدث ضيق التنفس بشكل غير محسوس للمريض ، ويزداد مع المجهود البدني.
المرض له مسار طويل (من 3 أشهر أو أكثر).
يسمع صوت الخرق في المناطق القاعدية للرئتين.
لكي يتمكن الطبيب من إجراء التشخيص ، من الضروري العثور على تأكيد لـ 4 معايير رئيسية و 3 معايير إضافية. يجعل تقييم المعايير السريرية من الممكن تحديد ELISA بدرجة عالية من الاحتمال ، تصل إلى 97٪ (البيانات المقدمة من Raghu et al.) ، لكن حساسية المعايير نفسها تساوي 62٪. لذلك ، لا يزال حوالي ثلث المرضى بحاجة إلى إجراء خزعة من الرئة.
يعمل التصوير المقطعي المحوسب عالي الدقة على تحسين جودة فحص الرئة وتسهيل تشخيص ELISA ، بالإضافة إلى أمراض أخرى مماثلة. قيمته البحثية تساوي 90٪. يصر العديد من الخبراء على التخلي تمامًا عن الخزعة ، بشرط أن يكشف التصوير المقطعي عالي الدقة عن تغيرات مميزة في التهاب الأسناخ مجهول السبب. في هذه الحالة ، نحن نتحدث عن رئة "قرص العسل" (عندما تكون المنطقة المصابة 25٪) ، وكذلك التأكيد النسيجي لوجود التليف.
التشخيصات المخبرية ليس لها أهمية عالمية من حيث الكشف عن الأمراض.
الخصائص الرئيسية للتحليلات التي تم الحصول عليها:
زيادة معتدلة في ESR (يتم تشخيصها في 90٪ من المرضى). إذا زاد ESR بشكل كبير ، فقد يشير ذلك إلى وجود ورم سرطاني أو عدوى حادة.
زيادة كريو جلوبولين وجلوبيولين مناعي (في 30-40٪ من المرضى).
زيادة في العوامل المضادة للنواة والروماتويد ، ولكن دون الكشف عن أمراض جهازية (في 20-30٪ من المرضى).
زيادة في مستوى المصل من إجمالي نازعة هيدروجين اللاكتات ، والذي يرجع إلى زيادة نشاط الضامة السنخية والنوع الثاني من الحويصلات.
زيادة الهيماتوكريت وخلايا الدم الحمراء.
زيادة في مستوى الكريات البيض. قد يكون هذا المؤشر علامة على وجود عدوى ، أو علامة على تناول الكورتيكوستيرويدات.
نظرًا لأن التهاب الأسناخ الليفي يؤدي إلى اضطرابات في أداء الرئتين ، فمن المهم تقييم حجمها ، أي قدرتها الحيوية ، وقدرتها الإجمالية ، والحجم المتبقي والسعة الوظيفية المتبقية. عند إجراء الاختبار ، سيكون معامل Tiffno ضمن النطاق الطبيعي ، أو حتى يزيد. سيظهر تحليل منحنى الضغط والحجم تحوله إلى اليمين وإلى الأسفل. يشير هذا إلى انخفاض في تمدد الرئتين وانخفاض حجمهما.
الاختبار الموصوف حساس للغاية ، لذلك يمكن استخدامه للتشخيص المبكر لعلم الأمراض ، عندما لا تكتشف الدراسات الأخرى أي تغييرات بعد. على سبيل المثال ، اختبار غازات الدم الذي يتم إجراؤه أثناء الراحة لن يكشف عن أي تشوهات. لوحظ انخفاض في التوتر الجزئي للأكسجين في الدم الشرياني فقط أثناء المجهود البدني.
في المستقبل ، سيكون نقص الأكسجة موجودًا حتى في حالة الراحة ويكون مصحوبًا بنقص الأكسجين في الدم. يحدث فرط ثنائي أكسيد الكربون في الدم فقط في المرحلة الأخيرة من المرض.
عند إجراء التصوير الشعاعي ، غالبًا ما يكون من الممكن تصور التغيرات في النوع الشبكي أو الشبكي. سوف تتواجد في كلا الرئتين ، في الجزء السفلي من الجسم.
تصبح الأنسجة الشبكية المصابة بالتهاب الأسناخ الليفي خشنة ، وتتشكل خيوط فيها ، وتنوير كيسي بقطر 0,5-2 سم. إنهم يشكلون صورة "رئة قرص العسل". عندما يصل المرض إلى المرحلة النهائية ، من الممكن تصور انحراف القصبة الهوائية إلى اليمين وتضخم القصبة الهوائية. في الوقت نفسه ، يجب على الأخصائيين مراعاة أنه في 16 ٪ من المرضى ، قد تظل صورة الأشعة السينية ضمن النطاق الطبيعي.
إذا كانت غشاء الجنب متورطًا في العملية المرضية للمريض ، فإن اعتلال الغدد داخل الصدر يتطور وتصبح سماكة متني ملحوظة ، فقد يشير ذلك إلى حدوث مضاعفات لـ ELISA بسبب ورم سرطاني أو مرض رئوي آخر. إذا أصيب المريض بالتهاب الأسناخ وانتفاخ الرئة في وقت واحد ، فقد يظل حجم الرئة ضمن النطاق الطبيعي ، أو حتى يزداد. علامة تشخيصية أخرى لمزيج من هذين المرضين هي ضعف نمط الأوعية الدموية في الجزء العلوي من الرئتين.

أثناء التصوير المقطعي عالي الدقة ، يكتشف الأطباء العلامات التالية:
ظلال خطية غير منتظمة.
الوضوح الكيسي.
بؤر بؤرية لشفافية منخفضة لمجالات الرئة من النوع "الزجاج المصنفر". تبلغ مساحة تلف الرئتين 30٪ ولكن ليس أكثر.
سماكة جدران القصبات الهوائية وعدم انتظامها.
تشوش حمة الرئة ، توسع القصبات الجر. المناطق القاعدية وتحت الجافية في الرئتين هي الأكثر تضررًا.
إذا تم تقييم بيانات التصوير المقطعي المحوسب من قبل أخصائي ، فسيكون التشخيص صحيحًا بنسبة 90 ٪.
تتيح هذه الدراسة التمييز بين التهاب الأسناخ الليفي مجهول السبب والأمراض الأخرى التي لها صورة مماثلة ، بما في ذلك:
التهاب رئوي فرط الحساسية المزمن. مع هذا المرض ، لا يعاني المريض من تغيرات "خلوية" في الرئتين ، والعقيدات المركزية ملحوظة ، ويتركز الالتهاب نفسه في الأجزاء العلوية والمتوسطة من الرئتين.
الاسبست. في هذه الحالة ، يصاب المريض باللويحات الجنبية وشرائط التليف المتني.
الالتهاب الرئوي الخلالي التقشري. سيتم تمديد انقطاع التيار الكهربائي من النوع "الزجاج المصنفر".
وفقًا للتصوير المقطعي المحوسب ، من الممكن إجراء تشخيص للمريض. سيكون أفضل للمرضى الذين يعانون من متلازمة الزجاج الأرضي ، والأسوأ بالنسبة للمرضى الذين يعانون من تغيرات شبكية. يشار إلى تشخيص وسيط للمرضى الذين يعانون من أعراض مختلطة.
ويرجع ذلك إلى حقيقة أن المرضى الذين يعانون من متلازمة الزجاج المطحون يستجيبون بشكل أفضل للعلاج بالجلوكوكورتيكوستيرويد ، والذي ينعكس من خلال العلامات المميزة أثناء HRCT. يسترشد الأطباء الآن ببيانات التصوير المقطعي المحوسب عند إجراء التشخيص أكثر من الطرق الأخرى (غسيل الشعب الهوائية والسنخية ، واختبارات الرئة ، وخزعة الرئة). هو التصوير المقطعي الذي يجعل من الممكن تقييم درجة تورط حمة الرئة في العملية المرضية. بينما تسمح الخزعة بفحص جزء معين فقط من الجسم.
لا ينبغي استبعاد غسل القصبات الهوائية من ممارسة التشخيص ، لأنه يجعل من الممكن تحديد تشخيص علم الأمراض ومسارها ووجود الالتهاب. في الغسل باستخدام ELISA ، تم العثور على عدد متزايد من الحمضات والعدلات. في الوقت نفسه ، تعتبر هذه الأعراض من سمات أمراض أنسجة الرئة الأخرى ، لذلك لا ينبغي المبالغة في تقدير أهميتها.
يؤدي ارتفاع مستوى الحمضات في الغسل إلى تفاقم تشخيص التهاب الأسناخ الليفي مجهول السبب. والحقيقة هي أن هؤلاء المرضى غالبًا ما يستجيبون بشكل سيئ للعلاج بأدوية الكورتيكوستيرويد. يسمح استخدامها بتقليل مستوى العدلات ، لكن عدد الحمضات يظل كما هو.
إذا تم العثور على تركيزات عالية من الخلايا الليمفاوية في سائل الغسيل ، فقد يشير ذلك إلى تشخيص إيجابي. نظرًا لأن زيادتها تحدث غالبًا مع استجابة كافية من الجسم للعلاج بالكورتيكوستيرويدات.
تسمح لك الخزعة عبر القصبات بالحصول على مساحة صغيرة فقط من الأنسجة (لا تزيد عن 5 مم). لذلك ، يتم تقليل القيمة الإعلامية للدراسة. نظرًا لأن هذه الطريقة آمنة نسبيًا للمريض ، يتم ممارستها في المراحل المبكرة من المرض. يمكن أن تستبعد الخزعة أمراضًا مثل الساركويد ، والتهاب الرئة المفرط الحساسية ، والأورام السرطانية ، والالتهابات ، والالتهاب الرئوي اليوزيني ، وكثرة المنسجات ، والبروتينات السنخية.
كما ذكرنا ، تعتبر الخزعة من النوع المفتوح طريقة كلاسيكية لتشخيص ELISA ، فهي تسمح لك بالتشخيص الدقيق ، لكن من المستحيل التنبؤ بتطور علم الأمراض واستجابته للعلاج في المستقبل باستخدام هذه الطريقة. يمكن استبدال الخزعة المفتوحة بأخذ خزعة بالمنظار الصدري.
تتضمن هذه الدراسة أخذ كمية مماثلة من الأنسجة ، لكن مدة تصريف التجويف الجنبي ليست طويلة جدًا. هذا يقلل من الوقت الذي يقضيه المريض في المستشفى. المضاعفات الناتجة عن إجراء تنظير الصدر أقل شيوعًا. كما تظهر الدراسات ، لا ينصح بأخذ خزعة مفتوحة لجميع المرضى دون استثناء. إنه مطلوب حقًا بنسبة 11-12٪ فقط من المرضى ، ولكن ليس أكثر من ذلك.
في التصنيف الدولي للأمراض في المراجعة العاشرة ، تم تعريف ELISA على أنها "J 10 - مرض رئوي خلالي ، غير محدد".
يمكن صياغة التشخيص على النحو التالي:
ELISA ، مرحلة مبكرة ، فشل تنفسي من الدرجة الأولى.
ELISA في مرحلة "الرئة الخلوية" ، فشل تنفسي من الدرجة الثالثة ، التهاب رئوي مزمن.
علاج التهاب الأسناخ الليفي مجهول السبب
لم يتم بعد تطوير طرق فعالة لعلاج ELISA. علاوة على ذلك ، من الصعب إعطاء استنتاج حول فعالية نتائج العلاج ، حيث أن البيانات المتعلقة بالمسار الطبيعي للمرض ضئيلة.
يعتمد العلاج على استخدام الأدوية التي تقلل الاستجابة الالتهابية. يتم استخدام الكورتيكوستيرويدات ومضادات التجلط الخلوي ، والتي تؤثر على جهاز المناعة البشري وتساعد في تقليل الالتهاب. يُفسَّر هذا العلاج بافتراض أن التهاب الأسناخ الليفي مجهول السبب يتطور على خلفية من الالتهاب المزمن الذي يستلزم التليف. إذا تم قمع هذا التفاعل ، فيمكن منع تكوين التغيرات الليفية.
هناك ثلاث طرق ممكنة للعلاج:
العلاج بالستيرويدات القشرية السكرية فقط.
العلاج بالستيرويدات القشرية السكرية مع الآزوثيوبرين.
العلاج بالستيرويدات القشرية السكرية باستخدام سيكلوفوسفاميد.
الإجماع الدولي ، الذي عقد في عام 2000 ، ينصح باستخدام النظامين الأخيرين في العلاج ، على الرغم من عدم وجود حجج لصالح فعاليتهما مقارنة بالعلاج الأحادي الجلوكورتيكوستيرويد.
يصف العديد من الأطباء اليوم الكورتيكوستيرويدات عن طريق الفم. في حين أنه من الممكن تحقيق نتائج إيجابية فقط في 15-20٪ من المرضى. الأشخاص الذين تقل أعمارهم عن 50 عامًا ، ومعظمهم من النساء ، يستجيبون بشكل أفضل لمثل هذا العلاج إذا كان لديهم قيم متزايدة من الخلايا الليمفاوية في غسل القصبات الهوائية والحويصلات الهوائية ، ويتم أيضًا تشخيص التغيرات الزجاجية المطحونة.
يجب أن يستمر العلاج لمدة ستة أشهر على الأقل. لتقييم فعاليتها ، انتبه لأعراض المرض ونتائج الأشعة السينية وغيرها من التقنيات. أثناء العلاج ، من الضروري مراقبة رفاهية المريض ، لأن مثل هذا العلاج يرتبط بارتفاع مخاطر حدوث مضاعفات.
هناك بعض الخبراء الذين يعارضون استخدام مثبطات الخلايا في علاج ELISA. يبررون ذلك بالقول إن احتمال حدوث مضاعفات مع مثل هذا العلاج مرتفع للغاية. هذا صحيح بشكل خاص في حالة استخدام سيكلوفوسفاميد. التأثير الجانبي الأكثر شيوعًا هو قلة الكريات الشاملة. إذا انخفضت الصفائح الدموية عن 100 / مل ، أو انخفض مستوى الخلايا الليمفاوية عن 000 / مل ، يتم تقليل جرعة الأدوية.
بالإضافة إلى قلة الكريات البيض ، يرتبط العلاج بسيكلوفوسفاميد بتطور الآثار الجانبية مثل:
سرطان المثانة.
التهاب المثانة النزفي.
التهاب الفم.
اضطراب الكرسي.
قابلية عالية للجسم للأمراض المعدية.
إذا كان المريض قد وصف مع ذلك بتثبيط الخلايا ، فسيتعين عليه التبرع بالدم كل أسبوع لإجراء تحليل عام (خلال أول 30 يومًا من بدء العلاج). ثم يعطى الدم مرة أو مرتين خلال 1-2 يوم. إذا تم إجراء العلاج باستخدام سيكلوفوسفاميد ، فيجب على المريض كل أسبوع إحضار البول لتحليله. من المهم تقييم حالتها والتحكم في ظهور الدم في البول. قد يكون من الصعب تنفيذ مثل هذا التحكم في العلاج المنزلي ، لذلك لا يتم استخدام نظام العلاج هذا دائمًا.
يأمل العلماء أن يساعد استخدام الإنترفيرون في التعامل مع التهاب الأسناخ الليفي مجهول السبب. أنها تمنع إنبات الخلايا الليفية وبروتين المصفوفة في خلايا أنسجة الرئة.
طريقة جذرية لعلاج الأمراض هي زرع الرئة. نسبة بقاء المرضى في غضون 3 سنوات بعد الجراحة 60٪. ومع ذلك ، فإن العديد من مرضى ELISA هم من كبار السن ، لذلك لا يمكنهم تحمل مثل هذا التدخل.
معالجة المضاعفات
إذا أصيب المريض بعدوى في الجهاز التنفسي ، يتم وصف المضادات الحيوية ومضادات الفطريات. يصر الأطباء على أن يتم تطعيم هؤلاء المرضى ضد عدوى الأنفلونزا والمكورات الرئوية. يتم علاج ارتفاع ضغط الدم الرئوي والقلب الرئوي المزمن اللا تعويضي وفقًا للبروتوكولات ذات الصلة.
إذا أظهر المريض نقص الأكسجة في الدم ، فيُعرض عليه العلاج بالأكسجين. هذا يجعل من الممكن تقليل ضيق التنفس وزيادة تحمل المريض لممارسة الرياضة.
توقعات
إن التشخيص في المرضى الذين يعانون من التهاب الأسناخ الليفي مجهول السبب ضعيف. متوسط العمر المتوقع لهؤلاء المرضى لا يتجاوز 2,9 سنة.
يكون التشخيص أفضل إلى حد ما عند النساء المريضة ، في المرضى الصغار ، ولكن بشرط ألا يستمر المرض أكثر من عام. كما أنه يحسن تشخيص الاستجابة الإيجابية للجسم للعلاج بالستيرويدات القشرية السكرية.
في أغلب الأحيان ، يموت المرضى بسبب قصور القلب التنفسي والرئوي. تتطور هذه المضاعفات بسبب تطور ELISA. كما يمكن أن تكون قاتلة بسبب سرطان الرئة.









