المحتويات
يسمى التهاب الأسناخ التحسسي الخارجي أيضًا بالتهاب رئوي فرط الحساسية. اختصار المرض هو EAA. يعكس هذا المصطلح مجموعة كاملة من الأمراض التي تصيب النسيج الخلالي للرئتين ، أي النسيج الضام للأعضاء. يتركز الالتهاب في حمة الرئة والممرات الهوائية الصغيرة. يحدث عندما تدخلها مجموعة متنوعة من المستضدات (الفطريات والبكتيريا والبروتينات الحيوانية والمواد الكيميائية) من الخارج.
لأول مرة ، وصف ج.
في المستقبل ، كان من الممكن إثبات أن التهاب الأسناخ التحسسي من النوع الخارجي يمكن أن يكون ناتجًا عن أسباب أخرى. على وجه الخصوص ، في عام 1965 ، وجد C.Reed وزملاؤه أعراضًا مماثلة في ثلاثة مرضى كانوا يقومون بتربية الحمام. بدأوا يطلقون على مثل هذا التهاب الأسناخ "رئة عشاق الطيور".
تشير إحصاءات السنوات الأخيرة إلى أن المرض منتشر بشكل كبير بين الأشخاص الذين يتفاعلون ، بسبب أنشطتهم المهنية ، مع الريش وأسفل الطيور ، وكذلك مع الأعلاف المركبة. من بين 100 من السكان ، سيتم تشخيص التهاب الأسناخ التحسسي الخارجي في كل 000 شخص. في الوقت نفسه ، من المستحيل التنبؤ بدقة بأي شخص معين لديه حساسية من الريش أو الريش سيصاب بالتهاب الأسناخ.
كما تبين الممارسة ، فإن من 5 إلى 15 ٪ من الأشخاص الذين تفاعلوا مع تركيزات عالية من مسببات الحساسية سيصابون بالتهاب رئوي. إن انتشار التهاب الأسناخ بين الأفراد الذين يعملون بتركيزات منخفضة من المواد المحسسة غير معروف حتى الآن. ومع ذلك ، فإن هذه المشكلة حادة للغاية ، حيث تتطور الصناعة أكثر فأكثر كل عام ، مما يعني أن المزيد والمزيد من الناس يشاركون في مثل هذه الأنشطة.
علم أسباب الأمراض
يتطور التهاب الأسناخ التحسسي بسبب استنشاق مادة مسببة للحساسية تدخل الرئتين مع الهواء. يمكن أن تعمل المواد المختلفة كمسبب للحساسية. أكثر مسببات الحساسية عدوانية في هذا الصدد هي الجراثيم الفطرية من القش الفاسد ولحاء القيقب وقصب السكر وما إلى ذلك.
أيضًا ، لا ينبغي لأحد أن يشطب حبوب اللقاح النباتية ومركبات البروتين وغبار المنزل. بعض الأدوية ، مثل المضادات الحيوية أو مشتقات النيتروفوران ، يمكن أن تسبب التهاب الأسناخ التحسسي حتى بدون استنشاق سابق ، وبعد دخول الجسم بطرق أخرى.
ليس فقط حقيقة دخول المواد المسببة للحساسية إلى الجهاز التنفسي أمرًا مهمًا ، ولكن أيضًا تركيزها وحجمها. إذا كانت الجسيمات لا تتجاوز 5 ميكرون ، فلن يكون من الصعب عليهم الوصول إلى الحويصلات الهوائية وإثارة تفاعل فرط الحساسية فيها.
نظرًا لأن المواد المسببة للحساسية التي تسبب EAA ترتبط غالبًا بالأنشطة المهنية للشخص ، فقد تم تسمية أنواع مختلفة من التهاب الأسناخ لمهن مختلفة:
رئة المزارع. توجد المستضدات في القش المتعفن ، من بينها: الفطريات الشعاعية المحبة للحرارة ، الرشاشيات النيابة ، Mycropolyspora faeni ، Thermoactinomycas vulgaris.
رئة محبي الطيور. تم العثور على مسببات الحساسية في براز الطيور ووبرها. تصبح بروتينات مصل اللبن للطيور.
باجاسوز. المسبب للحساسية هو قصب السكر ، وبالتحديد Mycropolysporal faeni و Thermoactinomycas sacchari.
رئة الأشخاص الذين يزرعون الفطر. يصبح الكومبوست مصدرًا لمسببات الحساسية ، ويعمل Mycropolysporal faeni و Thermoactinomycas vulgaris كمستضدات.
رئة الأشخاص الذين يستخدمون مكيفات. تعد أجهزة الترطيب والسخانات ومكيفات الهواء مصادر للمستضدات. تثير مسببات الأمراض التحسس مثل: Thermoactinomycas vulgaris و Thermoactinomycas viridis و Ameba و Fungi.
سوبروز. يصبح لحاء شجرة الفلين مصدرًا لمسببات الحساسية ، ويعمل البنسيلوم كمسبب للحساسية بحد ذاته.
محضرات الجعة الخفيفة. مصدر المستضدات هو الشعير المتعفن ، ومسببات الحساسية نفسها هي Aspergillus clavatus.
مرض صانع الجبن. مصدر المستضدات هو الجبن وجزيئات العفن ، والمستضد نفسه هو Penicillum cseii.
سيكويز. تم العثور على مسببات الحساسية في غبار الخشب الأحمر. ويمثلهم Graphium spp. و upullaria spp. و Alternaria spp.
مصنعي منظفات الرئة. تم العثور على مسببات الحساسية في الإنزيمات والمنظفات. ويمثلها Bacillus subtitus.
عمال مختبر الرئة. مصادر المواد المسببة للحساسية هي قشرة الرأس وبول القوارض ، ويتم تمثيل المواد المسببة للحساسية نفسها ببروتينات البول.
مسحوق الغدة النخامية الرئة. يتم تمثيل المستضد ببروتينات الخنازير والأبقار الموجودة في مسحوق الغدة النخامية.
الرئة المستخدمة في إنتاج البلاستيك. المصدر المؤدي إلى التحسس هو ثنائي أيزوسيانات. المواد المسببة للحساسية هي: التولوين ديوسوسيانات ، ثنائي فينيل ميثان ديوسوسيانات.
التهاب الرئة الصيفي. يتطور المرض بسبب استنشاق الغبار من أماكن المعيشة الرطبة. علم الأمراض منتشر في اليابان. يصبح Trichosporon cutaneum مصدرًا لمسببات الحساسية.
من بين المواد المسببة للحساسية المدرجة من حيث تطور التهاب الأسناخ التحسسي الخارجي ، فإن الفطريات الشعاعية المحبة للحرارة ومستضدات الطيور لها أهمية خاصة. في المناطق ذات التطور العالي في الزراعة ، تحتل الفطريات الشعاعية مكانة رائدة من حيث حدوث EAA. تمثلها بكتيريا لا يتجاوز حجمها 1 ميكرون. السمة المميزة لهذه الكائنات الحية الدقيقة هي أنها تمتلك خصائص ليس فقط الميكروبات ، ولكن أيضًا الفطريات. توجد العديد من الفطريات الشعاعية المحبة للحرارة في التربة ، في السماد العضوي ، في الماء. هم أيضا يعيشون في مكيفات الهواء.
تؤدي هذه الأنواع من الفطريات الشعاعية المحبة للحرارة إلى تطور التهاب الأسناخ التحسسي الخارجي ، مثل: Mycropolyspora faeni ، و Thermoactinomycas vulgaris ، و Thermoactinomycas viridis ، و Thermoactinomycas sacchari ، و Thermoactinomycas scandidum.
يبدأ جميع الممثلين المدرجين في قائمة مسببات الأمراض من النباتات في التكاثر بنشاط عند درجة حرارة 50-60 درجة مئوية. في ظل هذه الظروف ، يتم إطلاق عمليات تحلل المادة العضوية. يتم الحفاظ على درجة حرارة مماثلة في أنظمة التدفئة. يمكن أن تسبب الفطريات الشعاعية داء الباجاس (مرض الرئة لدى الأشخاص الذين يعملون مع قصب السكر) ، وتسبب مرضًا يسمى "رئة المزارع" ، "رئة جامعي الفطر (مزارعو الفطر)" ، إلخ. كلهم مذكور أعلاه.
المستضدات التي تؤثر على تفاعل البشر مع الطيور هي بروتينات مصل. هذه هي الألبومين وجاما الجلوبيولين. توجد في فضلات الطيور ، في إفرازات من الغدد الجلدية للحمام والببغاوات والكناري ، إلخ.
يعاني الأشخاص الذين يعتنون بالطيور من التهاب الأسناخ مع تفاعل طويل ومنتظم مع الحيوانات. بروتينات الماشية ، وكذلك الخنازير ، قادرة على إثارة المرض.
المستضد الفطري الأكثر نشاطًا هو Aspergillus spp. يمكن أن تتسبب أنواع مختلفة من هذه الكائنات الحية الدقيقة في الإصابة بمرض suberosis أو رئة مصنع الشعير أو رئة صانع الجبن.
من العبث الاعتقاد بأن الشخص الذي يعيش في المدينة ولا يمارس الزراعة لا يمكن أن يمرض بالتهاب الأسناخ التحسسي الخارجي. في الواقع ، تزدهر Aspergillus fumigatus في المناطق الرطبة التي نادرًا ما يتم تهويتها. إذا كانت درجة الحرارة فيها مرتفعة ، تبدأ الكائنات الحية الدقيقة في التكاثر بسرعة.
الأشخاص المعرضون أيضًا لخطر الإصابة بالتهاب الأسناخ التحسسي هم الأشخاص الذين ترتبط أنشطتهم المهنية بمركبات كيميائية تفاعلية ، مثل البلاستيك والراتنجات والدهانات والبولي يوريثين. يعتبر أنهيدريد فثاليك وثنائي أيزوسيانات خطرين بشكل خاص.
اعتمادًا على البلد ، يمكن تتبع الانتشار التالي للأنواع المختلفة من التهاب الأسناخ التحسسي:
غالبًا ما يتم تشخيص رئة محبي الببغاء في سكان المملكة المتحدة.
رئة الأشخاص الذين يستخدمون مكيفات الهواء وأجهزة الترطيب موجودة في أمريكا.
يتم تشخيص النوع الصيفي من التهاب الحويصلات الهوائية ، الناجم عن التكاثر الموسمي لفطريات نوع Trichosporon cutaneun ، في 75٪ من الحالات في اليابانيين.
في موسكو والمدن ذات المؤسسات الصناعية الكبيرة ، غالبًا ما يتم الكشف عن المرضى الذين يعانون من رد فعل على مستضدات الطيور والفطريات.
التسبب في التهاب الأسناخ التحسسي الخارجي
يواجه الجهاز التنفسي البشري بانتظام جزيئات الغبار. وهذا ينطبق على كل من الملوثات العضوية وغير العضوية. لقد ثبت أن مستضدات من نفس النوع يمكن أن تسبب تطور أمراض مختلفة. يُصاب بعض الأشخاص بالربو القصبي ، بينما يُصاب البعض الآخر بالتهاب الأنف المزمن. هناك أيضًا أشخاص يظهرون التهاب الجلد التحسسي ، أي الآفات الجلدية. يجب ألا ننسى التهاب الملتحمة ذي الطبيعة التحسسية. بطبيعة الحال ، فإن التهاب الأسناخ الخارجي ليس هو الأخير في قائمة الأمراض المدرجة. يعتمد نوع المرض الذي سيصاب به شخص معين على قوة التعرض ونوع المادة المسببة للحساسية وحالة الجهاز المناعي للجسم وعوامل أخرى.
لكي يظهر المريض التهاب الأسناخ التحسسي الخارجي ، من الضروري الجمع بين عدة عوامل:
جرعة كافية من مسببات الحساسية التي دخلت الجهاز التنفسي.
التعرض المطول للجهاز التنفسي.
حجم معين للجزيئات المرضية وهو 5 ميكرون. أقل شيوعًا ، يتطور المرض عندما تدخل مستضدات كبيرة إلى الجهاز التنفسي. في هذه الحالة ، يجب أن يستقروا في القصبات الهوائية القريبة.
الغالبية العظمى من الأشخاص الذين يواجهون مثل هذه المواد المسببة للحساسية لا يعانون من EAA. لذلك يعتقد العلماء أن جسم الإنسان يجب أن يتأثر بعدة عوامل في آن واحد. لم يتم دراستها بشكل كافٍ ، ولكن هناك افتراض بأن علم الوراثة وحالة المناعة مهمان.
يُشار إلى التهاب الأسناخ التحسسي الخارجي على أنه أمراض مناعية ، والسبب الذي لا شك فيه هو تفاعلات الحساسية من النوعين 3 و 4. كما يجب عدم تجاهل الالتهاب غير المناعي.
النوع الثالث من التفاعل المناعي له أهمية خاصة في المراحل الأولى من تطور علم الأمراض. يحدث تكوين المجمعات المناعية مباشرة في خلالي الرئتين عندما يتفاعل مستضد مرضي مع الأجسام المضادة من فئة IgG. يؤدي تكوين المجمعات المناعية إلى تلف الحويصلات الهوائية والنسيج الخلالي ، وزيادة نفاذية الأوعية التي تغذيها.
تتسبب المجمعات المناعية الناتجة في تنشيط النظام التكميلي والضامة السنخية. نتيجة لذلك ، يتم إطلاق المنتجات السامة والمضادة للالتهابات والإنزيمات المائيّة والسيتوكينات (عامل نخر الورم - TNF-a و interleukin-1). كل هذا يسبب رد فعل التهابي على المستوى المحلي.
بعد ذلك ، تبدأ الخلايا ومكونات المصفوفة في النسيج الخلالي في الموت ، ويصبح الالتهاب أكثر حدة. يتم توفير كميات كبيرة من الخلايا الوحيدة والخلايا الليمفاوية إلى موقع الآفة. أنها تضمن الحفاظ على تفاعل فرط الحساسية من النوع المتأخر.
الحقائق التي تؤكد أن تفاعلات المركبات المناعية مهمة في التهاب الأسناخ التحسسي الخارجي:
بعد التفاعل مع المستضد ، يتطور الالتهاب بسرعة ، في غضون 4-8 ساعات.
في غسل الإفرازات من القصبات الهوائية والحويصلات الهوائية ، وكذلك في الجزء المصل من الدم ، تم العثور على تركيزات عالية من الأجسام المضادة لفئة lgG.
في أنسجة الرئة المأخوذة من أجل الأنسجة ، في المرضى الذين يعانون من شكل حاد من المرض ، تم العثور على الغلوبولين المناعي ، والمكونات التكميلية ، والمستضدات نفسها. كل هذه المواد هي مجمعات مناعية.
عند إجراء اختبارات الجلد باستخدام مستضدات عالية النقاء تكون مرضية لمريض معين ، يتطور تفاعل كلاسيكي من نوع Arthus.
بعد إجراء اختبارات استفزازية مع استنشاق مسببات الأمراض ، يزداد عدد العدلات في المرضى في سائل غسل القصبات الهوائية.
تشمل الاستجابات المناعية من النوع 4 فرط الحساسية من النوع المتأخر من النوع CD + T و CD8 + T-cell cytotoxicity. بعد دخول المستضدات إلى الجهاز التنفسي ، تتطور التفاعلات المتأخرة في غضون يوم إلى يومين. يؤدي تلف المجمعات المناعية إلى إطلاق السيتوكينات. وهي بدورها تسبب الكريات البيض وبطانة أنسجة الرئة للتعبير عن الجزيئات اللاصقة على السطح. تتفاعل الخلايا الوحيدة والخلايا الليمفاوية الأخرى معها ، والتي تصل بنشاط إلى موقع التفاعل الالتهابي.
في الوقت نفسه ، ينشط إنترفيرون جاما الضامة التي تنتج الخلايا الليمفاوية CD4 +. هذه هي السمة المميزة لرد الفعل المتأخر ، والذي يستمر لفترة طويلة بفضل الضامة. نتيجة لذلك ، تتكون الأورام الحبيبية في المريض ، ويبدأ إفراز الكولاجين بكميات زائدة (يتم تنشيط الخلايا الليفية بواسطة خلايا النمو) ، ويتطور التليف الخلالي.
الحقائق التي تؤكد أنه في التهاب الأسناخ التحسسي الخارجي ، تعتبر التفاعلات المناعية المتأخرة من النوع 4 مهمة:
تم العثور على الخلايا اللمفاوية التائية في ذاكرة الدم. هم موجودون في أنسجة الرئة للمرضى.
في المرضى الذين يعانون من التهاب الأسناخ التحسسي الخارجي الحاد وتحت الحاد ، يتم الكشف عن الأورام الحبيبية ، يتسلل مع تراكم الخلايا الليمفاوية والخلايا الأحادية ، وكذلك التليف الخلالي.
أظهرت التجارب التي أجريت على حيوانات المختبر باستخدام EAA أن الخلايا الليمفاوية التائية CD4 + مطلوبة لتحريض المرض.
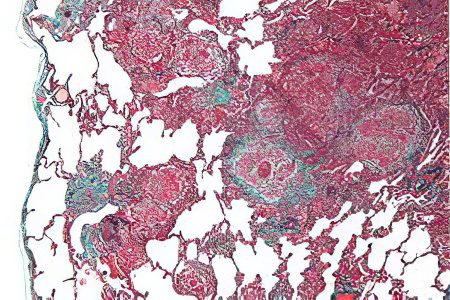
الصورة النسيجية لـ EAA
في معظم الحالات ، يعاني المرضى المصابون بالتهاب الأسناخ التحسسي الخارجي من أورام حبيبية بدون ترسبات. تم اكتشافها في 79-90 ٪ من المرضى.
من أجل عدم الخلط بين الأورام الحبيبية التي تتطور مع EAA والساركويد ، يجب الانتباه إلى الاختلافات التالية:
مع EAA ، تكون الأورام الحبيبية أصغر.
الأورام الحبيبية ليس لها حدود واضحة.
تحتوي الأورام الحبيبية على المزيد من الخلايا الليمفاوية.
يتم سماكة الجدران السنخية في EAA ، ولها ارتشاح لمفاوي.
بعد استبعاد التلامس مع المستضد ، تختفي الأورام الحبيبية من تلقاء نفسها في غضون ستة أشهر.
في التهاب الأسناخ التحسسي الخارجي ، تحدث العملية الالتهابية عن طريق الخلايا الليمفاوية ، وحيدات ، والضامة وخلايا البلازما. الضامة السنخية الرغوية تتراكم داخل الحويصلات الهوائية نفسها ، والخلايا الليمفاوية في النسيج الخلالي. عندما يبدأ المرض للتو في التطور ، يكون لدى المرضى انصباب بروتيني وليفري ، والذي يقع داخل الحويصلات الهوائية. أيضا ، يتم تشخيص المرضى بالتهاب القصيبات ، البصيلات اللمفاوية ، الارتشاح الالتهابي حول القصبات ، والتي تتركز في الشعب الهوائية الصغيرة.
لذلك ، يتميز المرض بثالوث التغيرات المورفولوجية:
التهاب الأسناخ.
الورم الحبيبي.
التهاب قصيبات.
على الرغم من أن إحدى العلامات قد تسقط في بعض الأحيان. نادرًا ما يصاب مرضى التهاب الأسناخ التحسسي الخارجي بالتهاب الأوعية الدموية. تم تشخيص حالته في مريض بعد وفاته ، كما هو مبين في الوثائق ذات الصلة. في المرضى الذين يعانون من ارتفاع ضغط الدم الرئوي يحدث تضخم في الشرايين والشرايين.
يؤدي المسار المزمن لـ EAA إلى تغيرات ليفية يمكن أن يكون لها شدة مختلفة. ومع ذلك ، فهي مميزة ليس فقط لالتهاب الأسناخ التحسسي الخارجي ، ولكن أيضًا لأمراض الرئة المزمنة الأخرى. لذلك ، لا يمكن أن يطلق عليه علامة مرضية. مع التهاب الأسناخ طويل الأمد في المرضى ، يخضع حمة الرئة لتغيرات مرضية في نوع رئة قرص العسل.
أعراض التهاب الأسناخ التحسسي الخارجي

يتطور المرض في أغلب الأحيان عند الأشخاص غير المعرضين لردود الفعل التحسسية. يتجلى علم الأمراض بعد التفاعل المطول مع المصادر ، وانتشار المستضدات.
يمكن أن يحدث التهاب الأسناخ التحسسي الخارجي في 3 أنواع:
الأعراض الحادة
يحدث الشكل الحاد للمرض بعد دخول كمية كبيرة من المستضد إلى الجهاز التنفسي. يمكن أن يحدث هذا في المنزل وفي العمل أو حتى في الشارع.
بعد 4-12 ساعة ، ترتفع درجة حرارة جسم الشخص إلى مستويات عالية ، وتتطور قشعريرة ، ويزداد الضعف. يوجد ثقل في الصدر ، يبدأ المريض في السعال ، ويطارده ضيق التنفس. تظهر الأوجاع في المفاصل والعضلات. لا يظهر البلغم أثناء السعال في كثير من الأحيان. إذا تركت ، فهي صغيرة وتتكون أساسًا من المخاط.
من الأعراض الأخرى المميزة لـ EAA الحاد هو الصداع الذي يركز على الجبهة.
أثناء الفحص ، يلاحظ الطبيب زرقة الجلد. عند الاستماع إلى الرئتين ، يتم سماع خفقان وأزيز.
بعد 1-3 أيام تختفي أعراض المرض ولكن بعد تفاعل آخر مع المادة المسببة للحساسية تزداد مرة أخرى. الضعف العام والخمول ، إلى جانب ضيق التنفس ، يمكن أن يزعج الشخص لعدة أسابيع بعد حل المرحلة الحادة من المرض.
لا يتم تشخيص الشكل الحاد للمرض في كثير من الأحيان. لذلك يخلط الأطباء بينه وبين السارس الناجم عن الفيروسات أو الميكوبلازما. يجب أن يكون الخبراء متيقظين للمزارعين ، وأن يميزوا أيضًا بين أعراض EAA وأعراض التسمم الفطري الرئوي ، والتي تتطور عندما تدخل الجراثيم الفطرية إلى أنسجة الرئة. في المرضى الذين يعانون من التسمم العضلي ، لا يظهر التصوير الشعاعي للرئة أي تغيرات مرضية ، ولا توجد أجسام مضادة مترسبة في الجزء المصل من الدم.
أعراض تحت الحادة
لا تظهر أعراض الشكل تحت الحاد للمرض كما هو الحال في الشكل الحاد من التهاب الأسناخ. يتطور هذا التهاب الأسناخ بسبب استنشاق المستضدات لفترات طويلة. غالبًا ما يحدث هذا في المنزل. لذلك ، فإن الالتهاب تحت الحاد في معظم الحالات ناتج عن رعاية الدواجن.
تشمل المظاهر الرئيسية لالتهاب الأسناخ التحسسي الخارجي تحت الحاد ما يلي:
ضيق في التنفس يزداد سوءًا بعد النشاط البدني للشخص.
زيادة التعب.
السعال الذي ينتج عنه بلغم واضح.
في مرحلة مبكرة من تطور علم الأمراض ، قد ترتفع درجة حرارة الجسم.
سيكون الخفقان عند الاستماع إلى الرئتين لطيفًا.
من المهم التمييز بين EAA تحت الحاد من الساركويد وأمراض الخلالي الأخرى.
أعراض النوع المزمن
يتطور الشكل المزمن للمرض عند الأشخاص الذين يتفاعلون مع جرعات صغيرة من المستضدات لفترة طويلة. بالإضافة إلى ذلك ، يمكن أن يصبح التهاب الأسناخ تحت الحاد مزمنًا إذا لم يتم علاجه.
يشار إلى المسار المزمن للمرض بأعراض مثل:
يتزايد مع مرور الوقت ضيق في التنفس ، ويظهر مع المجهود البدني.
فقدان الوزن الواضح ، والذي يمكن أن يصل إلى فقدان الشهية.
المرض يهدد بتطور القلب الرئوي والتليف الخلالي وفشل القلب والجهاز التنفسي. نظرًا لأن التهاب الأسناخ التحسسي الخارجي المزمن يبدأ في التطور بشكل خفي ولا يعطي أعراضًا شديدة ، فإن تشخيصه يكون صعبًا.
تشخيص التهاب الأسناخ التحسسي الخارجي

لتحديد المرض ، من الضروري الاعتماد على فحص الأشعة السينية للرئتين. اعتمادًا على مرحلة تطور التهاب الأسناخ وشكله ، ستختلف العلامات الإشعاعية.
يؤدي الشكل الحاد وتحت الحاد للمرض إلى انخفاض في شفافية الحقول مثل الزجاج المطحون وإلى انتشار عتامة الشبكة العقيدية. حجم العقيدات لا يتجاوز 3 مم. يمكن العثور عليها على كامل سطح الرئتين.
الجزء العلوي من الرئتين وأقسامهما القاعدية غير مغطاة بالعقيدات. إذا توقف الشخص عن التفاعل مع المستضدات ، فبعد 1-1,5 شهرًا ، تختفي العلامات الإشعاعية للمرض.
إذا كان المرض مزمنًا ، فإن الظلال الخطية ذات الخطوط العريضة الواضحة ، والمناطق المظلمة التي تمثلها العقيدات ، والتغيرات في النسيج الخلالي ، وانخفاض حجم الحقول الرئوية تظهر في صورة الأشعة السينية. عندما يكون لعلم الأمراض مسار تشغيل ، يتم تصوير رئة قرص العسل.
التصوير المقطعي هي طريقة ذات دقة أعلى بكثير مقارنة بالتصوير الشعاعي. تكشف الدراسة عن علامات EAA غير المرئية مع التصوير الشعاعي القياسي.
يتميز فحص الدم لدى مرضى EAA بالتغييرات التالية:
زيادة عدد الكريات البيضاء حتى 12-15 × 103/ مل أقل شيوعًا ، يصل مستوى الكريات البيض إلى مستوى 20-30 × 103/ مل.
تتحول صيغة الكريات البيض إلى اليسار.
لا تحدث زيادة في مستوى الحمضات ، أو قد تزيد قليلاً.
يرتفع معدل ESR في 31٪ من المرضى إلى 20 مم / ساعة ، وفي 8٪ من المرضى يصل إلى 40 مم / ساعة. في مرضى آخرين ، يبقى ESR ضمن المعدل الطبيعي.
يزيد مستوى lgM و lgG. في بعض الأحيان يكون هناك قفزة في الغلوبولين المناعي من الفئة أ.
في بعض المرضى ، يتم تنشيط عامل الروماتويد.
يزيد من مستوى إجمالي LDH. في حالة حدوث ذلك ، يمكن الاشتباه في حدوث التهاب حاد في حمة الرئة.
لتأكيد التشخيص ، يتم استخدام طرق الانتشار المزدوج Ouchterlony ، micro-Ouchterlony ، الرحلان المناعي المناعي وطرق ELISA (ELISA ، ELIEDA). أنها تسمح لك بتحديد الأجسام المضادة المحددة للترسبات التي تسبب الحساسية.
في المرحلة الحادة من المرض ، تنتشر الأجسام المضادة المترسبة في دم كل مريض تقريبًا. عندما تتوقف المادة المسببة للحساسية عن التفاعل مع أنسجة الرئة للمرضى ، ينخفض مستوى الأجسام المضادة. ومع ذلك ، يمكن أن تكون موجودة في جزء الدم من الدم لفترة طويلة (تصل إلى 3 سنوات).
عندما يكون المرض مزمنًا ، لا يتم اكتشاف الأجسام المضادة. هناك أيضًا احتمال حدوث نتائج إيجابية خاطئة. في المزارعين الذين لا تظهر عليهم أعراض التهاب الأسناخ ، يتم اكتشافها في 9-22٪ من الحالات ، وفي محبي الطيور في 51٪ من الحالات.
في المرضى الذين يعانون من EAA ، لا ترتبط قيمة الأجسام المضادة المترسبة بنشاط العملية المرضية. يمكن أن يتأثر مستواهم بمجموعة متنوعة من العوامل. لذلك ، بالنسبة للمدخنين ، سيتم الاستهانة به. لذلك ، لا يمكن اعتبار اكتشاف الأجسام المضادة المحددة دليلاً على EAA. وفي نفس الوقت فإن غيابهم في الدم لا يدل على عدم وجود مرض. ومع ذلك ، لا ينبغي شطب الأجسام المضادة ، لأنه في حالة وجود علامات سريرية مناسبة ، يمكن أن تعزز الافتراض الحالي.
يعد اختبار انخفاض القدرة المنتشرة للرئتين إرشاديًا ، نظرًا لأن التغييرات الوظيفية الأخرى في EAA تتميز بأنواع أخرى من الأمراض مصحوبة بتلف في النسيج الخلالي في الرئتين. لوحظ نقص تأكسج الدم في مرضى التهاب الأسناخ التحسسي في حالة هدوء ويزداد أثناء المجهود البدني. يحدث انتهاك لتهوية الرئتين من خلال نوع مقيد. يتم تشخيص علامات فرط نشاط مجرى الهواء في 10-25٪ من المرضى.
تم استخدام اختبارات الاستنشاق لأول مرة للكشف عن التهاب الأسناخ التحسسي منذ عام 1963. تم صنع الهباء الجوي من الغبار المأخوذ من القش المتعفن. أدت إلى تفاقم أعراض المرض لدى المرضى. في نفس الوقت ، المستخلصات المأخوذة من "التبن النقي" لم تسبب مثل هذا التفاعل لدى المرضى. في الأفراد الأصحاء ، حتى الهباء الجوي مع العفن لا يثير علامات مرضية.
الاختبارات الاستفزازية في مرضى الربو القصبي لا تسبب ظهور ردود فعل مناعية سريعة ، ولا تسبب اضطرابات في عمل الرئتين. بينما في الأشخاص الذين لديهم استجابة مناعية إيجابية ، فإنها تؤدي إلى تغييرات في أداء الجهاز التنفسي ، وزيادة درجة حرارة الجسم ، والقشعريرة ، والضعف وضيق التنفس. بعد 10-12 ساعة ، تختفي هذه المظاهر من تلقاء نفسها.
من الممكن تأكيد تشخيص EAA دون إجراء اختبارات استفزازية ، لذلك لا يتم استخدامها في الممارسة الطبية الحديثة. يتم استخدامها فقط من قبل الخبراء الذين يحتاجون إلى تأكيد سبب المرض. بدلاً من ذلك ، يكفي مراقبة المريض في ظروفه المعتادة ، على سبيل المثال ، في العمل أو في المنزل ، حيث يوجد اتصال مع مسببات الحساسية.
يسمح لك غسل القصبات الهوائية (BAL) بتقييم تكوين محتويات الحويصلات الهوائية والأجزاء البعيدة من الرئتين. يمكن تأكيد التشخيص من خلال الكشف عن زيادة بمقدار خمسة أضعاف في العناصر الخلوية فيه ، وسيتم تمثيل 80٪ منها بواسطة الخلايا الليمفاوية (بشكل رئيسي الخلايا التائية ، وهي الخلايا الليمفاوية CD8 +).
يتم تقليل مؤشر تنظيم المناعة في المرضى إلى أقل من واحد. مع الساركويد ، هذا الرقم هو 4-5 وحدات. ومع ذلك ، إذا تم إجراء الغسل في الأيام الثلاثة الأولى بعد التطور الحاد لالتهاب الأسناخ ، فسيتم زيادة عدد العدلات ، ولن يتم ملاحظة كثرة اللمفاويات.
بالإضافة إلى ذلك ، يتيح الغسل اكتشاف زيادة عدد الخلايا البدينة عشرة أضعاف. يمكن أن يستمر هذا التركيز من الخلايا البدينة لمدة تصل إلى 3 أشهر أو أكثر بعد التلامس مع مسببات الحساسية. يميز هذا المؤشر نشاط عملية إنتاج الفبرين. إذا كان للمرض مسار تحت الحاد ، فسيتم العثور على خلايا البلازما في الغسيل.
إجراء التشخيص التفريقي

الأمراض التي يجب التمييز بينها وبين التهاب الأسناخ التحسسي الخارجي:
سرطان السنخ أو النقائل الرئوية. بالنسبة للأورام السرطانية ، لا توجد علاقة بين أعراض المرض التي ظهرت والتعامل مع مسببات الحساسية. يتقدم علم الأمراض باستمرار ، ويتميز بمظاهر شديدة. في الجزء المصل من الدم ، لا يتم إطلاق الأجسام المضادة المترسبة لمسببات الحساسية. أيضا ، يمكن توضيح المعلومات باستخدام الأشعة السينية للرئتين.
السل الدخني. مع هذا المرض ، لا توجد أيضًا علاقة بمسببات الحساسية. العدوى نفسها لها مسار شديد وتطور طويل. تتيح التقنيات المصلية الكشف عن الأجسام المضادة لمستضد السل ، بينما لا يبدو أنها مسببة للحساسية الخارجية. لا تنس الفحص بالأشعة السينية.
الساركويد. لا يرتبط هذا المرض بالنشاط المهني للشخص. مع ذلك ، لا تتأثر أعضاء الجهاز التنفسي فحسب ، بل تتأثر أيضًا أجهزة الجسم الأخرى. تلتهب الغدد الليمفاوية النقيرية في الصدر على كلا الجانبين ، وهناك رد فعل ضعيف أو سلبي لمرض السل. على العكس من ذلك ، سيكون رد فعل كفيف إيجابيا. يمكن تأكيد الساركويد عن طريق الفحص النسيجي.
التهاب الأسناخ الليفي. في أغلب الأحيان ، يصاب المرضى بالتهاب الأوعية الدموية ، ولا يتعلق الضرر الجهازي بالنسيج الضام بالرئتين فحسب ، بل بالجسم ككل أيضًا. مع التشخيص المشكوك فيه ، يتم إجراء خزعة الرئة مع مزيد من الفحص النسيجي للمادة التي تم الحصول عليها.
التهاب رئوي. يتطور هذا المرض بعد نزلة برد. في الأشعة السينية ، يكون التعتيم مرئيًا ، والذي يظهر بسبب تسلل الأنسجة.
يشير الإصدار العاشر من التصنيف الدولي للأمراض التهاب الأسناخ التحسسي الخارجي إلى الفئة X "أمراض الجهاز التنفسي".
توضيحات:
ي 55 مرض تنفسي ناتج عن غبار معين.
ي 66.0 البسينوسيس.
ي 66.1 مرض قشور الكتان.
ي 66.2 داء القنب.
66.8 مرض تنفسي ناتج عن غبار عضوي آخر محدد.
التهاب رئوي فرط الحساسية 67.
ي 67.0 رئة فلاح (عامل زراعي).
J 67.1 Bagassose (لغبار قصب السكر)
ي 67.2 رئة مربي الدواجن.
ي 67.3 سوبيروز
ي 67.4 رئة عامل الشعير.
ي 67.5 رئة عامل الفطر.
ي 67.6 رئة لحاء القيقب.
J 67.8 التهاب رئوي فرط الحساسية الناتج عن الغبار العضوي الآخر.
ي 67.9 التهاب رئوي فرط الحساسية الناتج عن غبار عضوي آخر غير محدد.
يمكن صياغة التشخيص على النحو التالي:
التهاب الحويصلات الخارجية التحسسي (رئة المزارع) ، شكل حاد.
التهاب الحويصلات الهوائية التحسسي الناجم عن دواء فيورازوليدون ، تحت الحاد ، مع فشل في الجهاز التنفسي.
التهاب الحويصلات الخارجية التحسسي (رئة مربي الدواجن) ، شكل مزمن. قلب الرئة المزمن والتهاب الشعب الهوائية المزمن.
علاج التهاب الأسناخ التحسسي الخارجي
للتعامل مع المرض ، من الضروري استبعاد تفاعل المريض ومسببات الحساسية تمامًا. يجب على الشخص أثناء العمل استخدام أقنعة وفلاتر خاصة. من المستحسن للغاية تغيير الوظائف وعاداتك. من أجل منع تطور علم الأمراض ، من المهم التعرف عليه في المراحل المبكرة من التطور. إذا استمر التلامس مع المواد المسببة للحساسية ، فإن التغييرات في الرئتين ستصبح لا رجعة فيها.
يتطلب المسار الحاد لالتهاب الأسناخ تعيين الكورتيكوستيرويدات. لا يمكن وصفها إلا من قبل الطبيب ، عن طريق التعيين.
المرضى الذين يعانون من فرط استجابة الرئتين توصف لهم موسعات الشعب الهوائية المستنشقة. إذا أدى المرض إلى حدوث مضاعفات ، يتم استخدام المضادات الحيوية ومدرات البول والأكسجين وما إلى ذلك.
الإنذار والوقاية

لمنع تطور المرض ، من الضروري تقليل كل اتصال ممكن مع مسببات الحساسية. لذلك ، يجب تجفيف التبن جيدًا ، ويجب أن تكون حفر الصومعة مفتوحة. يجب تهوية المباني في الإنتاج بشكل جيد ، وإذا كانت الحيوانات والطيور فيها ، فيجب مراعاة المتطلبات الصحية والصحية بشكل صارم. يجب معالجة مكيفات الهواء وأنظمة التهوية بجودة عالية وفي الوقت المحدد ، إلخ.
إذا كان التهاب الأسناخ قد تطور بالفعل ، فيجب على المريض استبعاد الاتصال بمسببات الحساسية. عندما يصبح النشاط المهني هو الخطأ ، يتم تغيير الوظيفة.
يختلف التكهن. إذا تم تشخيص المرض في المراحل المبكرة ، فيمكن لعلم الأمراض أن يحل نفسه. تؤدي انتكاسات التهاب الأسناخ إلى حقيقة أن أنسجة الرئة تخضع لتغييرات لا رجعة فيها. هذا يؤدي إلى تفاقم التشخيص ، وكذلك مضاعفات التهاب الأسناخ أو مساره المزمن.









