الشريان السباتي
السباتات عبارة عن شرايين تغذي الدماغ والرقبة والوجه. تضيق الشريان السباتي هو المرض الرئيسي الذي يجب الخوف منه. شائع نسبيًا مع تقدم العمر ، وقد يؤدي أو لا يؤدي إلى سكتة دماغية عابرة.
علم التشريح
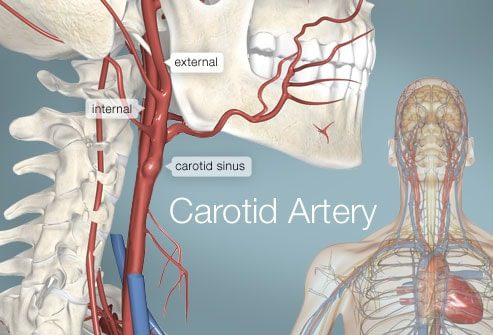
يتم تغذية الدماغ من خلال شرايين مختلفة: اثنان من الشرايين السباتية في الأمام واثنين من الشرايين الفقرية في الخلف. تلتقي هذه الشرايين الأربعة عند قاعدة الجمجمة لتشكل ما يسمى مضلع ويليس.
ينشأ ما يسمى بالشريان السباتي الأولي أو المشترك من الشريان الأورطي ويصعد في الرقبة. ينقسم على مستوى الجزء الأوسط من الرقبة إلى شريانين: الشريان السباتي الداخلي والشريان السباتي الخارجي. تسمى منطقة التقاطع هذه بالتشعب السباتي.
علم وظائف الأعضاء
تمد الشرايين السباتية الداخلية الدماغ ، بينما تمد الشرايين السباتية الخارجية العنق والوجه. لذلك فهذه شرايين مهمة جدًا.
الشذوذ / الأمراض
تضيق الشريان السباتي هو الآفة الرئيسية التي يجب الخوف منها في الشريان السباتي.
إنه يتوافق مع انخفاض في قطر الشريان السباتي ، وغالبًا ما يحدث بعد تكوين اللويحة الدهنية (ترسب الكوليسترول والأنسجة الليفية والجيرية) داخل الشريان. في معظم الحالات (90٪) يكون هذا التضيق موضعيًا على مستوى تشعب الشريان السباتي العنقي.
يكمن الخطر في أن الشريان السباتي سينتهي به المطاف مسدودًا بسبب اللويحة الدهنية أو أنه سيتفتت. يمكن أن تحدث نوبة إقفارية عابرة (TIA) تتراجع دون عقابيل في أقل من 24 ساعة ، أو حادث وعائي دماغي (AVC) أو احتشاء دماغي ، مع عقابيل أكثر أو أقل خطورة.
تضيق الشريان السباتي شائع مع تقدم العمر: وفقًا لـ Haute Autorité de Santé ، يعاني 5 إلى 10٪ من الأشخاص فوق 65 عامًا من تضيق أكبر من 50٪. تشير التقديرات إلى أن تضيق الشريان السباتي مسؤول عن حوالي ربع السكتات الدماغية.
العلاجات
تعتمد إدارة تضيق الشريان السباتي على العلاج بالعقاقير ، والتحكم في عوامل الخطر الوعائية ، وفي بعض المرضى إجراء إعادة تكوين الأوعية الدموية.
فيما يتعلق بالعلاج الدوائي ، يتم وصف ثلاثة أنواع من الأدوية معًا: عامل مضاد للصفيحات لتسييل الدم ، والستاتين للحد من تطور اللويحات العصيدية ومثبط الإنزيم المحول للأنجيوتنسين (أو حاصرات بيتا في بعض الحالات).
فيما يتعلق بإعادة التوعي ، أصدرت الهيئة الوطنية الفرنسية للصحة توصيات محددة للإشارة إلى الجراحة وفقًا لدرجة تضيق الشريان السباتي المصحوب بأعراض:
- ما بين 70 و 99٪ من حالات التضيق ، يشار إلى الجراحة بفائدة كبيرة مكافئة لدى الرجال والنساء ؛
- بين 50 و 69٪ تضيق ، يمكن الإشارة إلى الجراحة ولكن الفائدة أقل ، خاصة عند النساء ؛
- بين 30 و 49٪ ، الجراحة غير مفيدة ؛
- أقل من 30٪ الجراحة ضارة ولا يجب إجراؤها.
عند الإشارة إلى إعادة تكوين الأوعية الدموية ، تظل الجراحة هي المعيار الذهبي. غالبًا ما يتم إجراء هذا الإجراء ، المسمى استئصال باطنة الشريان السباتي ، تحت تأثير التخدير العام. يقوم الجراح بعمل شق في الرقبة ، ويثبت الشرايين الثلاثة ثم يقطع الشريان السباتي عند مستوى التضيق. ثم يقوم بإزالة اللويحات المتصلبة من تصلب الشرايين وحطامها بعناية ، ثم يغلق الشريان بسلك رفيع للغاية.
لا يُشار إلى رأب الوعاء الدموي باستخدام دعامة كعلاج من الدرجة الأولى. يتم تقديمه فقط في حالات محددة من موانع الجراحة.
في حالة تضيق الشريان السباتي بدون أعراض:
- أكثر من 60٪: يمكن الإشارة إلى إعادة التوعي عن طريق جراحة الشريان السباتي اعتمادًا على عوامل معينة (متوسط العمر المتوقع ، وتطور التضيق ، وما إلى ذلك) ؛
- في حالة وجود تضيق أقل من 60٪ ، لا ينصح بإجراء جراحة.
إلى جانب العلاج الدوائي والجراحي ، من الضروري مراجعة نمط حياتك للحد من عوامل الخطر: ارتفاع ضغط الدم ، والتبغ ، وفرط كوليسترول الدم ، ومرض السكري.
تشخيصي
يمكن أن يكون تضيق الشريان السباتي بدون أعراض ويتم اكتشافه أثناء الفحص الطبي من قبل الممارس العام أو الأخصائي ، أو أثناء التصوير بالموجات فوق الصوتية للغدة الدرقية على سبيل المثال. يجب أن يؤدي وجود نفخة الشريان السباتي عند التسمع إلى وصف الموجات فوق الصوتية دوبلر السباتي لتشخيص تضيق الشريان السباتي المحتمل وتقييم معدل الانسداد. اعتمادًا على النتائج ، سيتم وصف تصوير الأوعية بالرنين المغناطيسي أو تصوير الأوعية المقطعية أو تصوير الأوعية السباتي الرقمي. إنه يجعل من الممكن تحديد موقع اللويحة وتشكلها وامتدادها ، وتقييم انتشار التصلب على المحاور الأخرى وخاصة الشريان السباتي الآخر.
عند ظهور أعراض ، فإن علامات تضيق الشريان السباتي هي أعراض النوبة الإقفارية العابرة (TIA) والسكتة الدماغية. إما ، اعتمادًا على منطقة الدماغ المصابة:
- تلف العين (فقدان مفاجئ وغير مؤلم للرؤية في عين واحدة أو داء عابر) ؛
- شلل في جانب واحد من الجسم ، إما كليًا أو مقصورًا على الطرف العلوي و / أو الوجه (شلل نصفي ، شلل في الوجه) ؛
- فقدان الكلام (الحبسة).
في مواجهة هذه العلامات ، من الضروري الاتصال 15.