مرض هيرشسبرونج
ما هذا؟
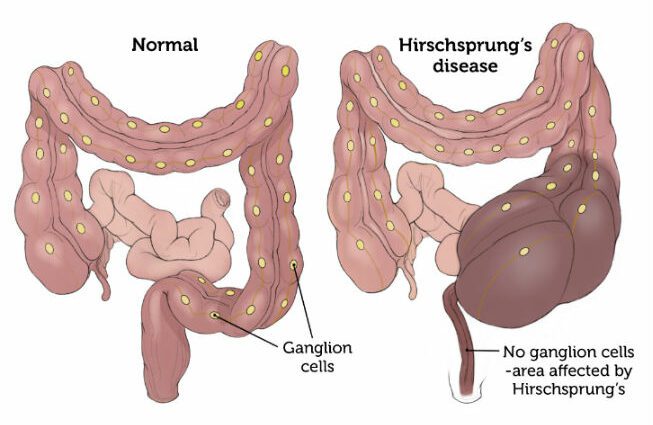
يتميز مرض هيرشسبرونج (HSCR) بالشلل في الجزء النهائي من الأمعاء الغليظة.
تظهر هذه الحالة المرضية منذ الولادة وهي نتيجة لغياب العقد العصبية (الخلايا التي تشكل انتفاخًا على مسار العصب) في جدار الأمعاء.
إن ابتلاع الطعام من خلال الجهاز الهضمي حتى يتم إفرازه ممكن إلى حد كبير بفضل التمعج المعوي. هذا التمعج عبارة عن مجموعة من تقلصات عضلات الأمعاء مما يسمح بتقدم بلعة الطعام على طول الجهاز الهضمي.
في هذه الحالة حيث يكون هناك عدم وجود العقد العصبية في الأمعاء الغليظة ، لا يتم توفير التمعج من قبل الجسم. بهذا المعنى ، يتم إنشاء تمدد للأمعاء وزيادة حجمها.
تكون الأعراض المصاحبة أكثر أهمية إذا كانت منطقة العقد العصبية كبيرة. (1)
لذلك يتم تعريف هذا المرض من خلال أعراض معوية غير نمطية: انسداد معوي. وهو عبارة عن انسداد في العبور والغاز يؤدي إلى آلام في البطن ، ومغص (تقلصات معوية) ، وغثيان ، وانتفاخ ، وما إلى ذلك.
يؤثر HSCR على حوالي 1 من كل 5 مواليد سنويًا. يؤثر الشكل الذي يؤثر على الجزء النهائي من القولون (الأمعاء الغليظة) بشكل رئيسي على الأولاد. (000) الفتيات أكثر عرضة لتطور هذا المرض في شكل أكثر انتشارا. (2)
يؤثر هذا المرض في الغالب على الرضع والأطفال الصغار. (3)
تم إثبات عدة أشكال من المرض (2):
- الشكل "الكلاسيكي" ، أو يُسمى أيضًا "شكل المقطع القصير". هذا الشكل هو الأكثر شيوعًا في المرضى الذين يعانون من هذا المرض ، حتى 80 ٪. يؤثر هذا الشكل من المرض على الجزء الطرفي من القولون إلى الجزء المستقيم.
- الشكل "الطويل" ، الذي يمتد إلى القولون السيني ، يصيب ما يقرب من 15٪ من المرضى ؛
- الشكل "الكلي للمغص" ، الذي يصيب القولون ككل ، يخص 5٪ من المرضى.
أعراض
يتحكم الجهاز العصبي في العبور المعوي. لذلك تقع العقد العصبية في الأمعاء مما يسمح بنقل المعلومات من الدماغ للتحكم في التمعج المعوي وبالتالي تقدم الطعام على طول الجهاز الهضمي.
يمنع غياب هذه العقد ، في حالة مرض هيرشسبرونغ ، أي نقل للمعلومات وبالتالي يمنع التمعج المعوي. لم يعد بإمكان الطعام المرور عبر الأمعاء وينتهي به الأمر مسدودًا في الجهاز الهضمي.
عادة ما تكون أعراض هذا المرض ملحوظة في وقت مبكر جدا عند الولادة. ومع ذلك ، في بعض الحالات ، يمكن أن تظهر بعد عام أو عامين. (3)
الأعراض التي تصيب حديثي الولادة والأطفال بشكل رئيسي هي:
- صعوبات العبور ؛
- عدم القدرة على طرد العقي (البراز الأول لحديثي الولادة) خلال الـ 48 ساعة الأولى ؛
- إمساك؛
- اليرقان؛
- القيء
- إسهال؛
- وجع بطن؛
- نقص التغذية.
الأعراض التي تصيب الأطفال الأكبر سنًا هي:
- إمساك شديد مع مضاعفات (فشل في النمو في الطول والوزن) ؛
- سوء التغذية
- انتفاخ في البطن؛
- حمى.
قد يصاب الطفل أيضًا بالتهابات معوية ، مثل التهاب الأمعاء والقولون.
قد تظهر أيضًا تشوهات إضافية: فقدان السمع الحسي العصبي (متلازمة واردنبورغ شاه) ، والإعاقة الذهنية (متلازمة موات ويلسون) ، ونقص التهوية السنخية المركزية (متلازمة حداد) ، وتشوهات الأطراف (متلازمة بارديت) بيدل) ، وسرطان الغدة الدرقية النخاعي (الغدد الصماء المتعددة) الأورام من النوع 2 ب) أو تشوهات الكروموسومات (متلازمة داون). (2)
اصول المرض
ينتج مرض هيرشسبرونج عن خلل في تطور الجهاز العصبي المعوي. وهو داء العقيدات ، أي غياب العقد العصبية (وتسمى أيضًا "خلايا كاجال") في الأمعاء. يقع عجز العقدة الليمفاوية بشكل أكثر تحديدًا في الجزء النهائي من الأمعاء الغليظة (القولون).
في الموضوع المصاب بهذا المرض ، يظل هذا الجزء من الأمعاء في حالة تقلص دائم ومنشط. هذا الوضع يؤدي إلى انسداد معوي. (2)
كل من العوامل الوراثية والبيئية متورطة في تطور مرض هيرشسبرونغ. (2)
في الواقع ، تم إثبات جينات معينة في تطور هذا المرض. إنه مرض متعدد الجينات يتعلق على وجه الخصوص بالجينات:
- بروكو-أونكوجين ريت (ريت) ؛
- جين العامل النيوتروفيكي المشتق من الخلايا الدبقية (GDNF) ؛
- جين مستقبلات البطانة من النوع B (EDNRB) ؛
- جين endothelin 3 (EDN3) ؛
- جين الإنزيم المحول للبطانة 1 (ECE1) ؛
- الجين لجزيء التصاق الخلية L1 (L1CAM).
عوامل الخطر
كما ذكرنا سابقًا ، فإن مرض هيرشسبرونج هو نتيجة لغياب العقد العصبية في الأمعاء الغليظة حتى فتحة الشرج ، مما يمنع التمعج المعوي وبالتالي صعود الطعام إلى هذا المستوى.
هذا النقص في خلايا كاجال (العقد العصبية) هو نتيجة عجز في نمو هذه الخلايا أثناء نمو الجنين. أسباب هذا النقص في نمو الخلايا قبل الولادة غير معروفة بعد. ومع ذلك ، فقد تم طرح إمكانية وجود علاقة بين الصحة العامة للأم أثناء فترة الحمل وغياب هذا النوع من الخلايا في الجنين.
تم عرض العديد من الجينات في تطور المرض. يمكن أن يكون وجود هذه الجينات متكررًا داخل نفس العائلة. عندئذ يكون جزء من الوراثة هو أصل تطور هذا المرض.
بالإضافة إلى ذلك ، يمكن أن تكون بعض الأمراض أيضًا عامل خطر إضافي فيما يتعلق بتطور مرض تضخم القولون الخلقي. هذا هو الحال بشكل خاص مع متلازمة داون. (3)
الوقاية والعلاج
يتم التشخيص التفريقي وفقًا للأعراض المميزة للمرض التي قدمها الموضوع: انسداد معوي ، تضيق فتحة الشرج ، أورام الحوض ، إلخ. (2)
يتم التشخيص المرتبط غالبًا بالمرض من خلال خزعة المستقيم. تظهر هذه الخزعة وجود أو عدم وجود العقد العصبية في الأمعاء الغليظة. بالإضافة إلى ذلك ، الإفراط في التعبير عن أستيل إستراز (إنزيم يسمح بتحلل أستيل كولين إلى حمض الأسيتيك والكولين). (2)
يمكن أيضًا إجراء حقنة شرجية الباريوم (فحص بالأشعة السينية لتصور الأمعاء الغليظة) في تشخيص هذه الحالة المرضية. تجعل هذه الطريقة من الممكن تصور منطقة عابرة من غياب الخلايا العصبية ، مما يشير إلى تطور مرض هيتشسبرونغ. ومع ذلك ، فإن تقنية التشخيص هذه ليست موثوقة بنسبة 100٪. في الواقع ، لن يتم تشخيص 10 إلى 15٪ من حالات مرض تضخم القولون الخلقي بعد محاولة التشخيص هذه. (4)
أهم علاج للمرض هو الجراحة. يسمح باستئصال جزء من الأمعاء الناقص من الخلايا العصبية. (4)
في حالة حدوث ضرر كامل للقولون ، قد يكون من الضروري زراعة القولون. (2)
بعد ذلك ، يمكن إجراء فغر (تقنية جراحية تسمح بالربط بين عضوين) من أجل توصيل الجزء المشغل من الأمعاء بالشرج أو بالجزء العلوي من الأمعاء. يمكن أن تكون هذه الفغرة إما دائمة أو مؤقتة حسب الحالة. (4)
تساعد الجراحة في تقليل الأعراض المصاحبة للمرض. ومع ذلك ، فإن التشخيص ليس كاملاً ويمكن أن تظهر المضاعفات الالتهابية وتكون قاتلة.